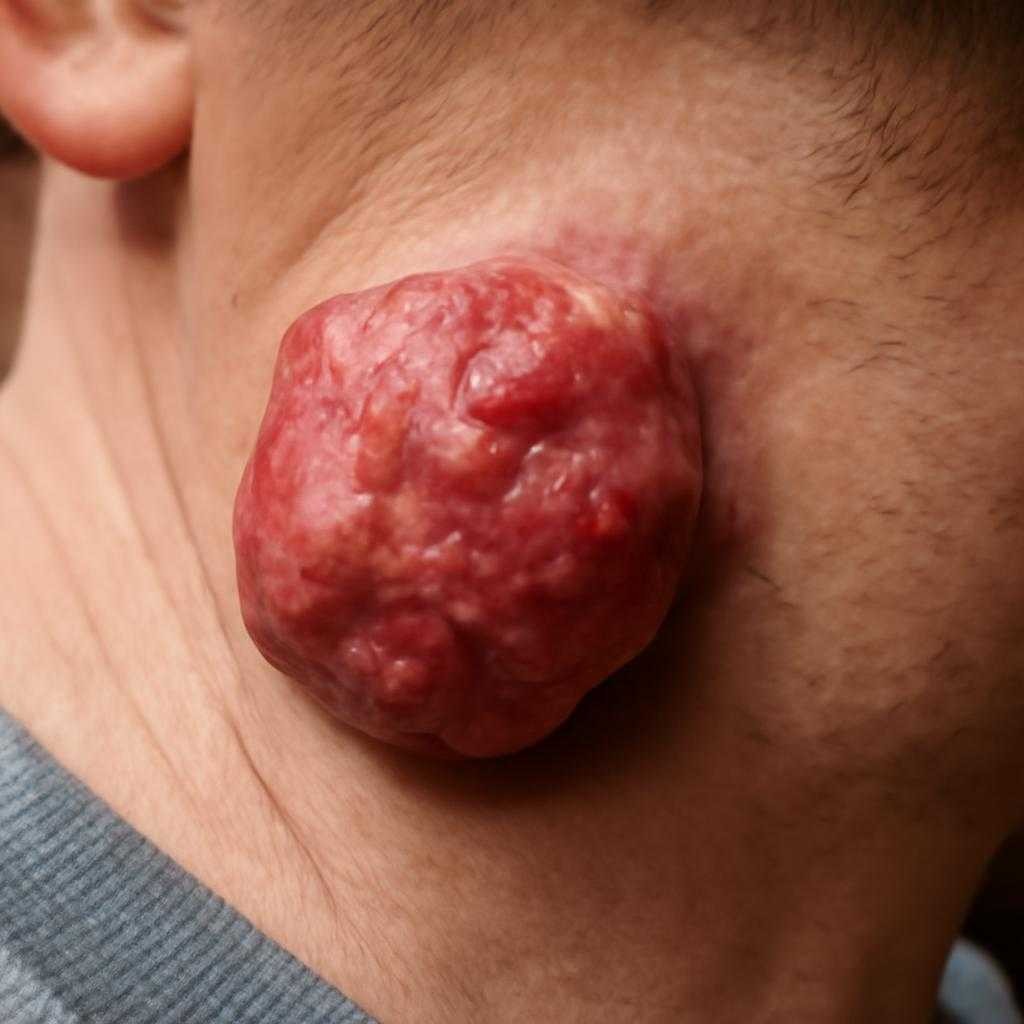
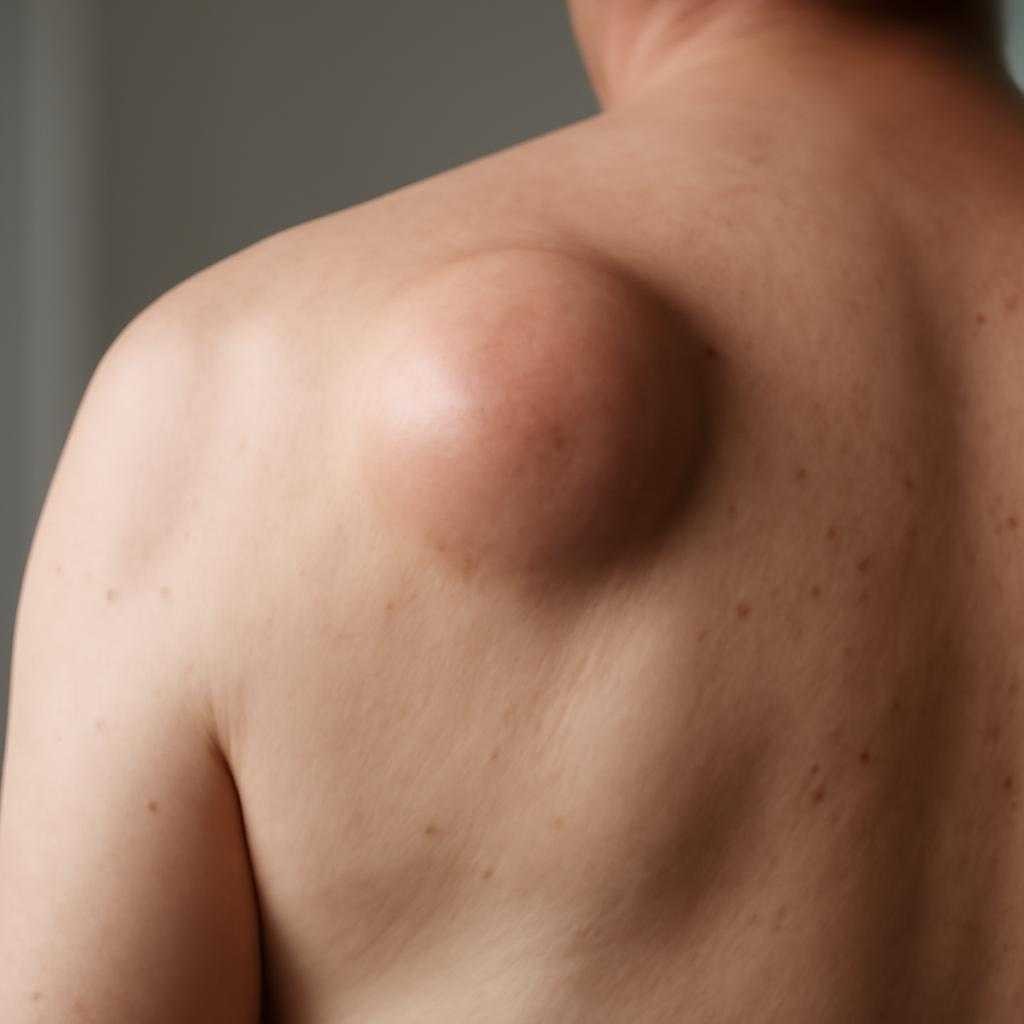
Йододерма — воспалительная кожная реакция на поступление йода в организм. Чаще она связана с лекарственными средствами и диагностическими препаратами, содержащими йод. Сыпь возникает не от контакта кожи с раствором, а после всасывания вещества и его выведения через кожу и слизистые. Риск выше при длительном приеме йодидов, повторных курсах йодсодержащих препаратов, нарушении функции почек, болезнях щитовидной железы, повышенной индивидуальной чувствительности.
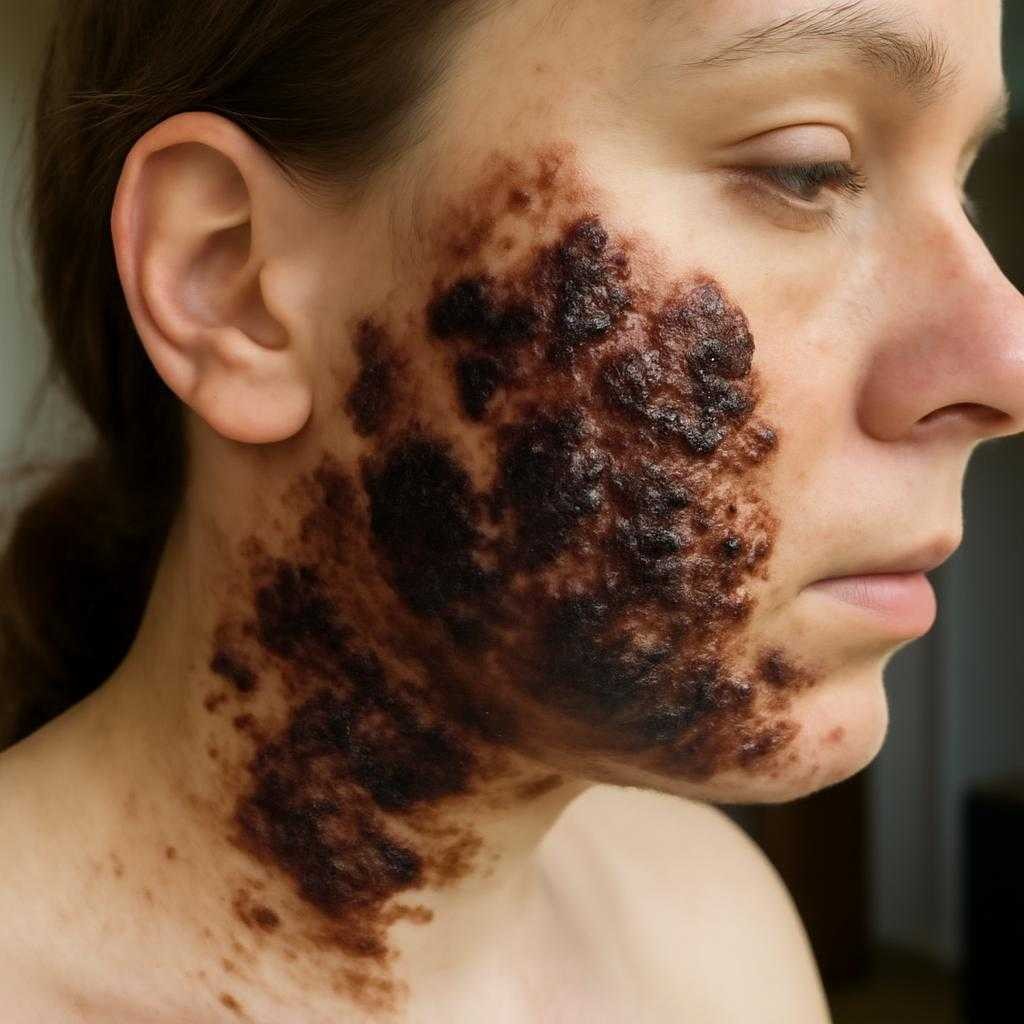
Причины и механизм
В основе процесса лежит токсико-аллергическая реакция. Йод и его соединения циркулируют в крови, затем частично выделяются с секретом сальных и потовых желез. На этом фоне развивается воспаление, поражаются устья волосяных фолликулов, формируются папулы, пустулы, узлы или вегетирующие бляшки. Под вегетацией понимают разрастание рыхлой воспаленной ткани на поверхности очага. У части пациентов сыпь появляется после препаратов для лечения заболеваний щитовидной железы, отхаркивающих средств, антисептиков с йодом при значительном всасывании, контрастных веществ.
Клиническая картина зависит от формы реакции. Возможны угревидные высыпания на лице, спине и груди, плотные красно-синюшные узлы, пузырьки, гнойнички. Иногда очаги быстро увеличиваются, мокнут, покрываются корками, кровоточат при травме. Кожа вокруг воспалена, болезненна, зуд выражен по-разному. При тяжелом течении присоединяются слабость, повышение температуры, болезненность суставов, признаки поражения слизистых. После стихания процесса нередко остаются пигментные пятна, иногда рубцы.
Симптомы и диагностика
Йододерму приходится отличать отт акне, пиодермии, аллергического дерматита, васкулита, герпетических высыпаний, грибковой инфекции. Ключ к диагнозу — связь с приемом или введением йодсодержащего средства. Я всегда уточняю срок начала сыпи, название препарата, дозу, длительность применения, состояние почек, предшествующие эпизоды похожей реакции. Осмотр дает представление о форме элементов, глубине воспаления, наличии мокнутия, корок, вторичного инфицирования.
Лабораторные тесты нужны не во всех случаях, но при выраженном процессе полезны общий анализ крови, оценка функции почек, по показаниям исследование гормонов щитовидной железы. При сомнительной картине дерматолог выполняет биопсию кожи. Гистология помогает исключить инфекционный процесс и опухолевое поражение. Подтверждение строится не на одном анализе, а на совокупности признаков: тип сыпи, временная связь с йодом, обратное развитие после отмены препарата.
Лечение
Первый шаг — прекращение поступления йода. Без этого местные средства дают неполный эффект и очаги сохраняются. Далее схема зависит от тяжести состояния. При ограниченной сыпи применяют наружные противовоспалительные препараты, средства для подсушивания мокнущих участков, антисептики при присоединении бактериальной флоры. При выраженном воспалении врач назначает системную терапию: антигистаминные препараты, короткий курс глюкокортикостероидов, лечение вторичной инфекции при ее наличии. При нарушении функции почек нужен контроль нефролога, поскольку замедленное выведение йода поддерживает реакцию.
Если сформировались крупные вегетирующие очаги, уход за кожей становится частью лечения. Нужны мягкое очищение, защита от трения, перевязки при мокнутии, отказ от травмирующих косметических процедур. Самовольное нанесение йодной сетки, спиртовых растворов и агрессивных мазей усиливает воспаление. После купирования острого процесса врач оценивает остаточные изменения кожи и решает вопрос о коррекции рубцов и пигментации.
Прогноз обычно благоприятный при ранней отмене причинного препарата. Повторный контакт с йодсодержащими средствами способен вызвать новую, иногда более тяжелую реакцию. По этой причине пациенту полезно сохранить информацию о перенесенной йододерме и сообщать о ней врачам перед обследованиями и назначением лекарств. Такой подход снижает риск рецидива и упрощает выбор безопасной замены.