Ветряная оспа обычно оставляет после себя стойкий иммунный ответ, поэтому второй эпизод встречается редко. Возбудитель — вирус варицелла-зостер, Varicella zoster virus, герпесвирус третьего типа. После острого периода он не исчезает бесследно, а уходит в нервные ганглии — скопления нервных клеток, где сохраняется в латентном состоянии, то есть в форме скрытого присутствия без ярких симптомов. По этой причине разговор о «повторной ветрянке» нуждается в точности: один сценарий связан с новым эпизодом именно ветряной оспы, другой — с реактивацией вируса в виде опоясывающего герпеса.
Когда повторение реально
Истинная повторная ветряная оспа бывает. Такой вариант встречается при слабом или неполном формировании иммунной защиты после первого контакта с вирусом, при ошибке первичного диагноза, при иммунодефицитных состояниях, после химиотерапии, трансплантации, длительного приема глюкокортикостероидов, при ВИЧ-инфекции, онкогематологических болезнях. У маленьких детей, перенесших инфекцию в первые месяцы жизни, иммунный ответ порой формируется менее прочно, поскольку иммунная система еще незрела, а материнские антитела способны смазывать картину болезни.
Есть и более прозаичное объяснение. Первый эпизод нередко принимают за ветрянку по внешнему виду сыпи, хотя причиной бывают энтеровирусы, аллергические высыпания, импетиго, укусы насекомых, лекарственные реакции. Тогда второй эпизод оказывается не повтором, а первой подлинной встречей с вирусом. Клиническая память семьи хранит яркий образ «зеленки и пузырьков», но медицина любит подтверждение, а не силу бытового воспоминания.
Отдельно скажу о вакцинированных людях. После прививки иногда развивается так называемая прорывная инфекция — заболевание на фоне сформированной, но неполной защиты. Протекает оно обычно легче: элементов сыпи меньше, температура ниже, интоксикация слабее. Формально такой случай нельзя смешивать с повторным заболеванием после полноценной природной инфекции, хотя в бытовой речи путаница возникает часто.
Чем отличается лишай
Опоясывающий герпес вызывает тот же вирус, который ранее вызвал ветряную оспу. Разница не в возбудителе, а в форме поведения вируса. При реактивации он движется по нервным волокнам и дает одностороннюю болезненную сыпь по ходу дерматома — участка кожи, связанного с конкретным нервным корешком. Дерматом можно представить как узкую ленту на теле, по которой вирус проводит огненную линию. Боль, жжение, покалывание нередко начинаются раньше пузырьков.
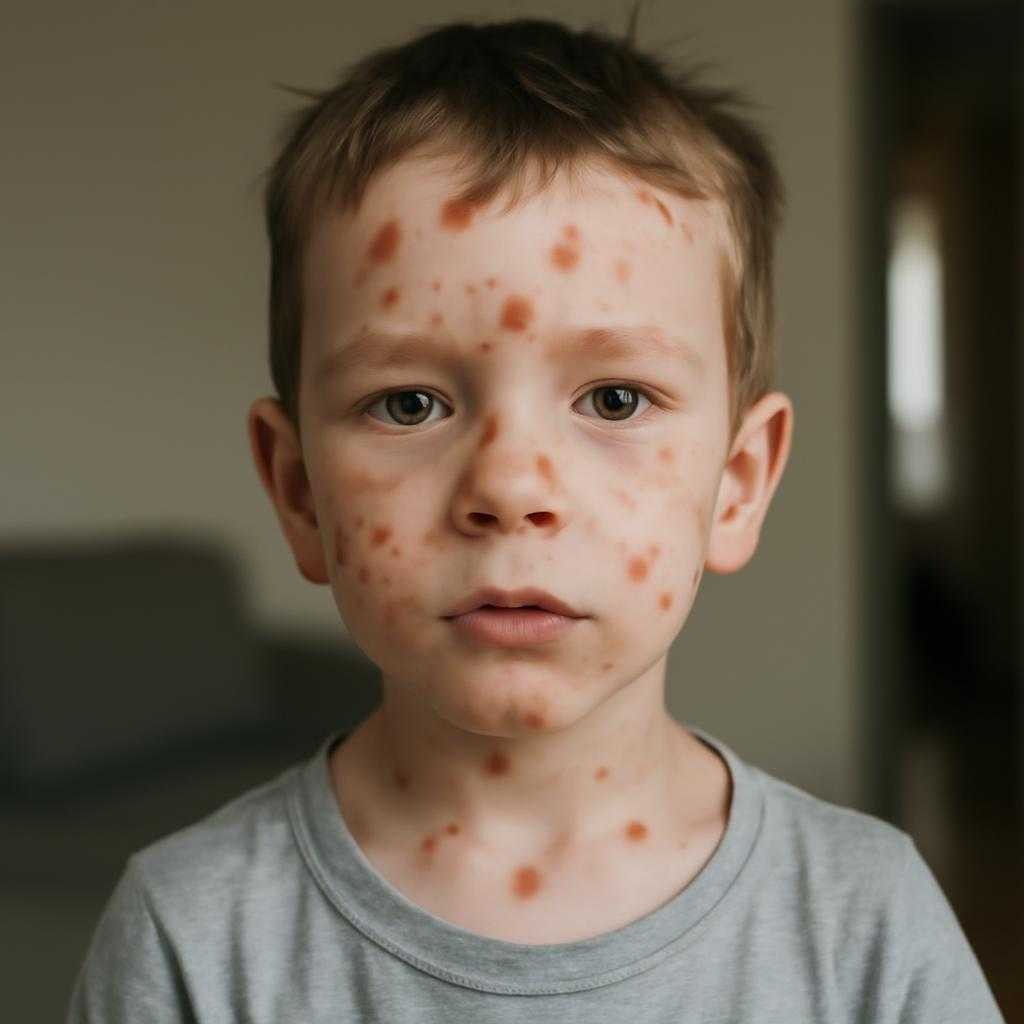
При классической ветрянке сыпь рассыпана по телу более хаотично, элементы находятся на разных стадиях: пятно, папула, везикула, корочка. Такой «звездный атлас» сыпи хорошо знаком инфекционистам. При опоясывающем герпесе картина иная: очаг локализован, болезненность выражена сильнее, часто страдает одна половина туловища, лица или шеи. После заживления порой сохраняется постгерпетическая невралгия — длительная нервная боль, словно нервная ткань еще долго помнит прошедший пожар.
Повторная ветрянка обычно протекает легче первого эпизода, но так бывает не всегда. У людей с иммунодефицитом течение порой тяжелое: высокая температура, обильная сыпь, поражение легких, печени, головного мозга. В таких ситуациях уже не до терминологических споров, нужна срочная медицинская помощь.
Когда нужен анализ
Если диагноз вызывает сомнение, используют ПЦР-диагностику содержимого везикул, крови или мазков. ПЦР выявляет генетический материал вируса и дает точный ответ, когда внешняя картина неубедительна. Серологические тесты оценивают антитела, прежде всего IgM и IgG, хотя по ним не всегда удается уверенно отделить свежий процесс от следов перенесенной инфекции. Для клинициста ценность имеет совокупность данных: история болезни, характер сыпи, контакт с больным, прививочный статус, состояние иммунитета, результаты лаборатории.
Повод для очной оценки врача — высокая лихорадка, одышка, сильная головная боль, рвота, выраженная слабость, спутанность сознания, сыпь на глазах, беременность, младенческий возраст, тяжелые хронические болезни, иммунодефицит. При поражении области вокруг глаза нужен срочный осмотр, поскольку вирус способен затронуть роговицу и глубокие структуры глаза.
С практической точки зрения ответ звучит так: повторно заболеть ветрянкой можно, но редко. Намного чаще под этим названием скрываются три разные истории: первый эпизод был ошибочно назван ветрянкой, нынешняя болезнь связана с реактивацией вируса и представляет собой опоясывающий герпес, человек столкнулся с прорывной инфекцией после вакцинации. Вирус варицелла-зостер напоминает актера с несколькими ролями: одна маска — детская ветрянка, другая — болезненный лишай у взрослого, третья — стертая форма после прививки. Чтобы не перепутать персонажей, нужна точная клиническая оптика.
Профилактика строится на вакцинации, особенноо у тех, кто ранее не болел и не прививался. Для старших возрастных групп и лиц из групп риска существует профилактика опоясывающего герпеса. После контакта с больным у части людей применяют экстренные меры, включая вакцинацию в ранние сроки или введение специфического иммуноглобулина по строгим показаниям. Иммуноглобулин — концентрат готовых антител, временный щит для тех, кому инфекция опасна особенно сильно.
Если у человека в прошлом уже была ветрянка, а теперь появилась новая пузырьковая сыпь, ориентироваться лучше не на память родственников, а на осмотр врача и, при сомнениях, на лабораторное подтверждение. Для инфекций с похожим лицом такая аккуратность не роскошь, а нормальная медицинская точность.