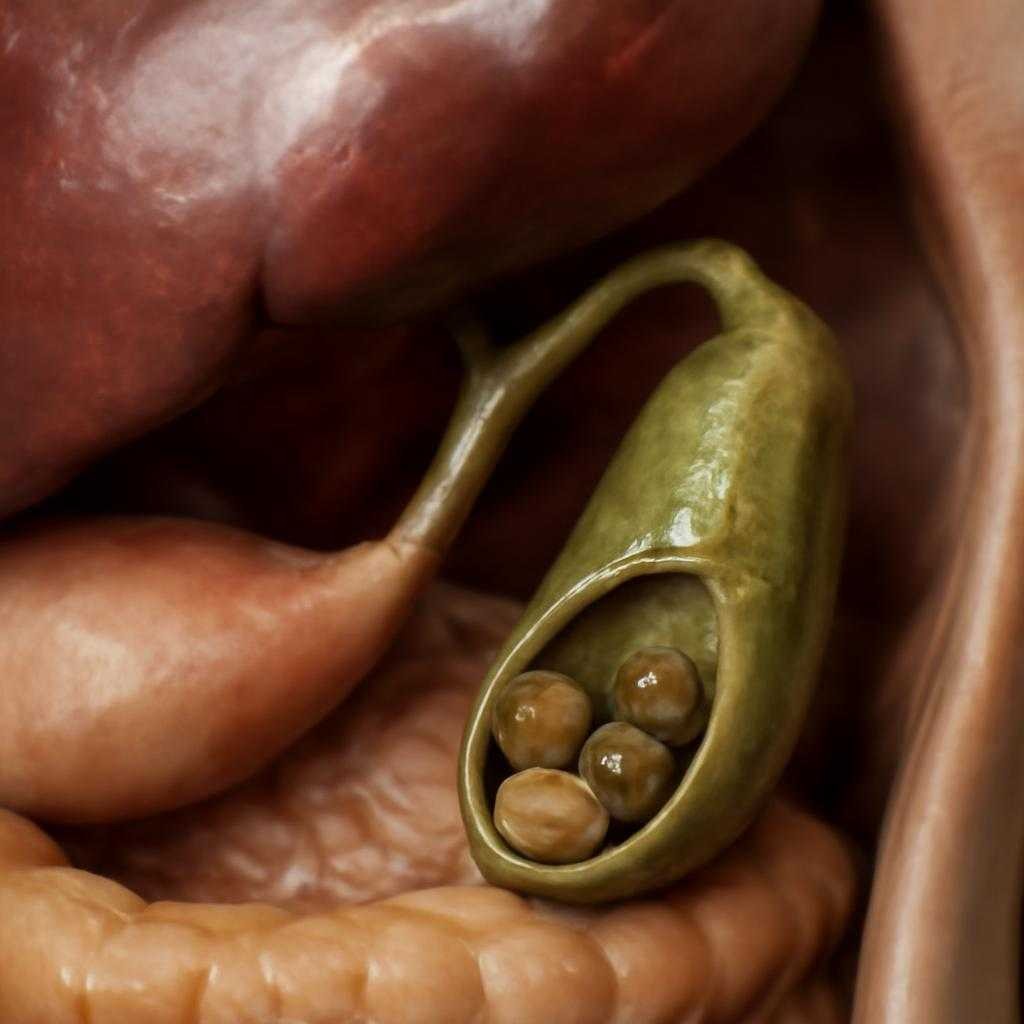
Желчнокаменная болезнь — состояние, при котором в желчном пузыре или желчных протоках формируются плотные конкременты. Я опираюсь на клиническую практику и данные гастроэнтерологии: камни возникают не внезапно, а как итог длительного нарушения состава желчи, моторики пузыря и обменных процессов. Желчь в норме похожа на тонко настроенный раствор: холестерин, желчные кислоты, фосфолипиды, билирубин, электролиты находятся в подвижном равновесии. Когда равновесие сдвигается, раствор утрачивает устойчивость, в нем появляется «кристаллическая пыль», а затем формируется ядро будущего камня.
Причины образования
Чаще формируются холестериновые камни. Их основа — холестерин, выпавший в осадок при его избытке в желчи или при дефиците желчных кислот и фосфолипидов, удерживающих его в растворенном состоянии. С медицинской точки зрения здесь значимы два процесса. Первый — литогенность желчи, то есть склонность к камнеобразованию. Термин редкий для повседневной речи, поэтому поясню: литогенная желчь перенасыщена веществами, из которых кристаллы собираются быстрее, чем успевают растворяться. Второй — гипомоторика желчного пузыря, замедленное и вялое сокращение его стенки. При застое желчь густеет, словно сироп на медленном огне, и условия для кристаллизации становятся мягче и благоприятнее.
Риск повышается при наследственной предрасположенности. Семейные наблюдения показывают связь с особенностями обмена холестерина, синтеза желчных кислот, строения транспортных белков печени. Влияет пол: у женщин болезнь встречается чаще из-за гормональных факторов. Эстрогены усиливают выделение холестеринаерина в желчь, а прогестерон ослабляет сократимость пузыря. По этой причине риск возрастает во время беременности, при приеме части гормональных препаратов, в периоды выраженных эндокринных колебаний.
Отдельная группа причин связана с питанием и массой тела. Избыток калорий, длительное преобладание жирной и рафинированной пищи, крупные интервалы между приемами еды, эпизоды переедания создают условия для застоя желчи и обменного дисбаланса. Ожирение сопровождается усиленным синтезом холестерина в печени. Резкое похудение опасно по иной схеме: пузырь сокращается реже, желчь застаивается, холестерин активнее попадает в ее состав. Поэтому жесткие диеты напоминают качели над хрупким стеклом — движение быстрое, а цена ошибки высока.
Свою долю вносят сахарный диабет, метаболический синдром, инсулинорезистентность, заболевания подвздошной кишки, хронические болезни печени, гемолиз. При гемолизе, то есть ускоренном разрушении эритроцитов, возрастает количество билирубина, из которого формируются пигментные камни. Пигментные конкременты нередко встречаются при циррозе, инфекциях желчных путей, патологии желчных протоков. У части пациентов обнаруживаются смешанные камни, где холестерин, кальциевые соли и билирубин образует плотную многослойную структуру.
Есть и менее очевидные механизмы. Мукопротеины слизистой желчного пузыря формируют гелеобразный каркас, на котором кристаллы закрепляются легче. Подобный «строительный лес» для камня называют матриксом. Еще один редкий термин — билиарный сладж. Так называют густую взвесь из кристаллов холестерина, гранул билирубината кальция и слизии. Сладж нередко предшествует камнеобразованию, особенно при беременности, после операций, на фоне быстрого снижения веса, при длительном голодании.
Как болезнь проявляется
У части людей желчные камни долго не дают явных симптомов и обнаруживаются случайно на УЗИ. Бессимптомное течение не делает процесс безобидным: камень способен сместиться, перекрыть проток, спровоцировать воспаление или приступ боли. Классическое проявление — желчная колика. Боль локализуется в правом подреберье или в верхней части живота, нередко отдает под правую лопатку, в спину, реже в плечо. Часто приступ начинается спустя некоторое время после жирной пищи, обильного ужина, алкоголя, тряской поездки. Боль интенсивная, волнообразная или постоянная, порой сопровождается тошнотой, рвотой, горечью во рту.
Если присоединяется воспаление стенки желчного пузыря, развивается холецистит. Тогда боль держится дольше, поднимается температура, усиливается болезненность при движении и глубоком вдохе. При закупорке общего желчного протока появляется механическая желтуха: кожа и склеры желтеют, моча темнеет, кал светлеет, возникает зуд. Такая картина нуждается в срочной медицинской оценке. Опасный сценарий связан с блокадой в области фатерова сосочка — места впадения желчного и панкреатического протоков в двенадцатиперстную кишку. В такой ситуации возможен острый билиарный панкреатит, одно из самых тяжелых осложнений.
Диагностика строится на сочетании жалоб, осмотра, лабораторных показателей и визуализации. Базовый метод — ультразвуковое исследование. УЗИ выявляет камни, сладж, признаки воспаления, утолщение сенки пузыря, расширение протоков. При сомнениях используют МР-холангиографию — способ послойно оценить желчные пути без инвазивного вмешательства. В части случаев нужна эндоскопическая ультрасонография, когда датчик подводят близко к желчным протокам через желудок и двенадцатиперстную кишку, чувствительность метода высока при мелких конкрементах.
Профилактика без крайностей
Профилактика начинается с режима питания, который поддерживает регулярное опорожнение желчного пузыря. Длительные паузы между приемами пищи усиливают застой. Дробный, спокойный ритм питания снижает нагрузку на билиарную систему. Подход без голоданий и без резких пищевых перекосов работает надежнее любых краткосрочных схем. Рацион с достаточным количеством овощей, источников клетчатки, умеренной долей растительных жиров и предсказуемой калорийностью поддерживает обмен холестерина и ритм выделения желчи.
Снижение веса приносит пользу, если идет плавно. Резкий дефицит калорий, экстремальные диеты, «сушка», продолжительное питание заменителями еды часто запускают застой и сладж. После бариатрических операций риск камнеобразования возрастает, поэтому схема наблюдения у гастроэнтеролога или хирурга нужна заранее. Физическая активность улучшает чувствительность к инсулину, влияет на массу тела, снижает выраженность метаболического синдрома и косвенно уменьшает литогенность желчи. Здесь ценность имеет регулярность: ходьба, плавание, упражнения на выносливость, работа с мышцами корпуса без перегрузок.
Отдельный пункт — контроль заболеваний, связанных с камнеобразованием. При диабете нужна стабильная гликемия. При болезнях кишечника — терапия, которая поддерживает всасывание желчных кислот и снижает хроническое воспаление. При гемолитических анемиях врач оценивает риск пигментных камней индивидуально. Женщинам с эпизодами билиарной боли на фоне гормональной терапии нужен пересмотр схемы совместно с профильным специалистом.
Когда риск высок, применяют медикаментозную профилактику. Урсодезоксихолевая кислота снижает насыщенность желчи холестерином и улучшает ее физико-химические свойства. Такой подход используют у части пациентов после быстрого снижения веса, после отдельных операций, при билиарном сладже, при небольших холестериновых конкрементах при сохранной функции пузыря. Решение принимает врач после УЗИ и оценки состава камней, поскольку кальцинированные и крупные конкременты на растворение почти не отвечают.
Когда нужна срочность
Немедленная медицинская помощь нужна при сильной боли в правом подреберье дольше нескольких часов, при лихорадке, повторной рвоте, желтухе, потемнении мочи, резкой слабости. Опасность связана с острым холециститом, холангитом, панкреатитом, перекрытием протока камнем. Холангит — инфекционное воспаление желчных путей — способен прогрессировать быстро и сопровождаться интоксикацией. Здесь промедление опасно.
Лечение выбирают по клинической ситуации. При бессимптомных камнях нередко ограничиваются наблюдением, коррекцией питания и факторов риска. При частых коликах, воспалении, крупных камнях, осложнениях рассматривают холецистэктомию — удаление желчного пузыря. Лапароскопический вариант переносится легче открытой операции и давно стал стандартом в плановой хирургии. Если камень находится в общем желчном протоке, используют эндоскопическое вмешательство — ЭРХПГ, то есть эндоскопическую ретроградную холангиопанкреатографию. Через эндоскоп врач получает доступ к зоне впадения протоков и удаляет препятствие. Термин громоздкий, но суть проста: путь к камню прокладывают изнутри, без большого разреза.
Желчнокаменная болезнь напоминает песочные часы, в которых зерна сыплются тихо, пока однажды не заклинят узкий проход. Профилактика работает лучше в период тишины: нормализация массы тела без рывков, регулярное питание, движение, контроль обменных и кишечных нарушений, внимательное отношение к боли после жирной еды. При первых эпизодах билиарной боли разумна очная оценка у врача и УЗИ. Раннее выявление избавляет от сценариев, где маленький камень запускает крупную беду.