Реактивный артрит — воспаление суставов, которое развивается после перенесенной инфекции вне сустава. Обычно пусковым фактором служит кишечная или урогенитальная инфекция. Микроб уже не находится в полости сустава, но иммунная реакция сохраняется и поддерживает воспаление. Я вижу такую картину у пациентов через несколько недель после эпизода диареи, уретрита или цервицита.
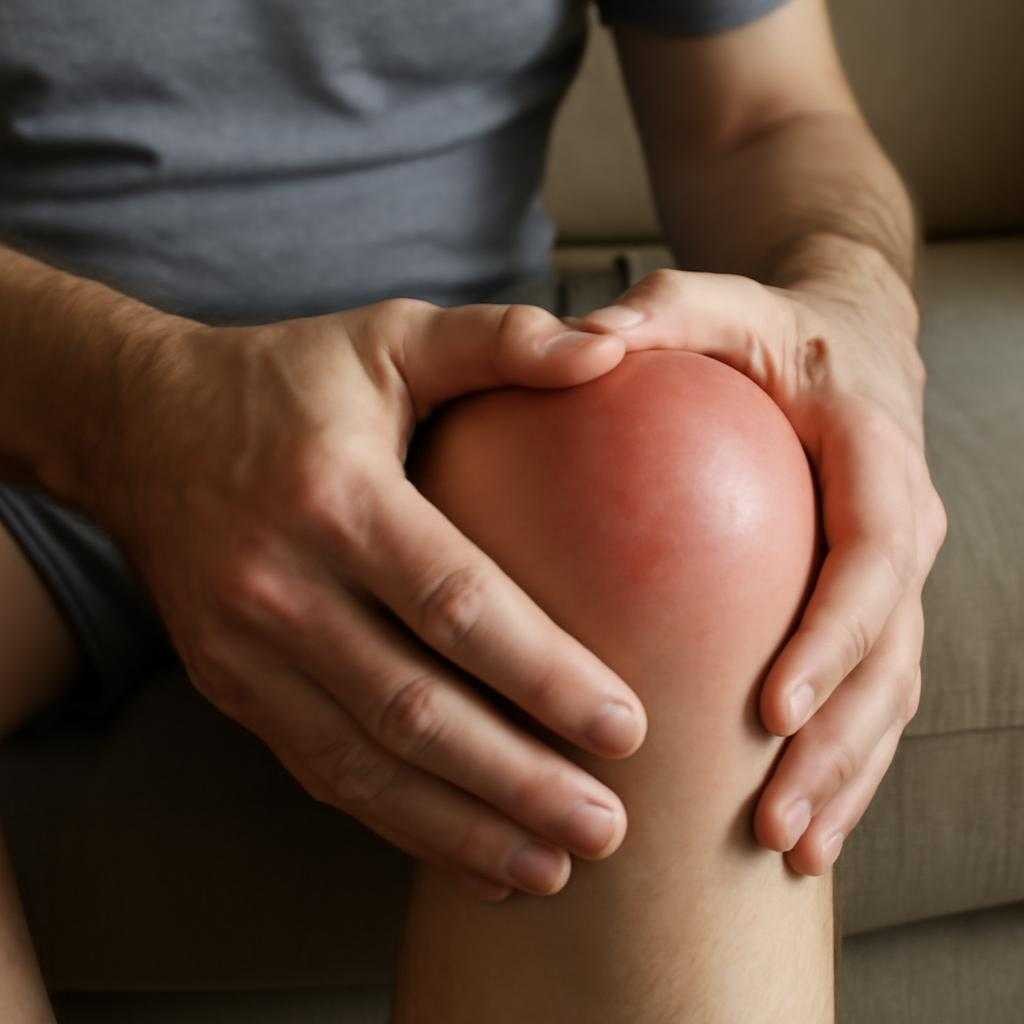
Для реактивного артрита типично острое начало. Боль появляется в одном или нескольких суставах, чаще в коленном, голеностопном, суставах стопы. Нередко присоединяются припухлость, местное повышение температуры, скованность по утрам. Боль усиливается при опоре и ходьбе. У части пациентов воспаляются места прикрепления сухожилий к кости — энтезисы. Из-за этого болит пятка, ахиллово сухожилие, подошва стопы. Пальцы стопы или кисти иногда отекают целиком и приобретают вид «сосиски».
Симптомы
Суставные проявления не исчерпывают картину болезни. Возможны резь в глазах, покраснение конъюнктивы, слезотечение. У части пациентов возникают жжение при мочеиспускании, выделения из мочеполовых путей, боль внизу живота. На коже ладоней и подошв иногда появляются плотные высыпания, в полости рта — поверхностные язвочки. Температура тела порой повышается, но выраженная лихорадка для реактивного артрита не обязательна.
Диагноз я строю на сочетании жалоб, связи с перенесенной инфекцией, данных осмотра и лабораторного поиска. Анализы крови нередко показывают признаки воспаления. Для уточнения причины обследуют на кишечные инфекции и инфекции мочеполовых путей. При подозрении на хламидийную природу используют ПЦР — метод поиска генетического материала возбудителя. Пункция сустава нужна не всем, а при сомнительной картине, сильном выпоте или подозрении на гнойный артрит. В суставной жидкости при реактивном артрите нет микробного роста, что отличает его от инфекционного поражения сустава.
Лечение
Лечение зависит от фазы болезни и выявленного пускового фактора. Если сохраняется урогенитальная инфекция, назначают антибактериальную терапию по подтвержденному возбудителю. Для уменьшения боли и припухлости применяют нестероидные противовоспалительные средства. При выраженном воспалении отдельного сустава врач вводит глюкокортикоид внутрь сустава или использует короткий курс системной терапии. При затяжном течении подключают базисные противовоспалительные препараты под наблюдением ревматолога.
Покой в остром периоде нужен, но длительное обездвиживание ухудшает восстановление. После уменьшения боли полезны щадящие движения, упражнения на объем движений, работа с мышцами бедра и голени, подбор нагрузки на стопу. При поражении пятки иногда снижают боль стельки с разгрузкой болезненной зоны. Если есть покраснение глаз, пациента осматривает офтальмолог, поскольку воспаление переднего отдела глаза нуждается в отдельном лечении.
Течение
У значительной части пациентов болезнь стихает в течение нескольких месяцев. У другой части сохраняются рецидивы, затяжное воспаление суставов или боль в местах прикрепления сухожилий. Риск длительного течения выше при позднем обращении, сохраняющемся источнике инфекции, выраженном воспалении и поражении нескольких суставов. Отдельного внимания требует антиген HLA-B27 — наследственный иммуногенетический маркер, связанный с предрасположенностью к спондилоартритам. Его наличие не подтверждает диагноз в одиночку, но помогает оценить вероятность затяжного течения и вовлечения позвоночника.
За медицинской помощью лучше обращаться при внезапной припухлости сустава после инфекции, боли в пятке, покраснении глаз, нарушении мочеиспускания, высокой температуре, резком ограничении движений. Похожую картину дают подагра, септический артрит, дебют ревматоидного артрита, травма, псориатическое поражение суставов. По этой причине точный диагноз формируют после очного осмотра и обследования. При своевременном лечении удается снять воспаление, сохранить подвижность суставов и снизить риск повторных эпизодов.