
Меланома – злокачественное новообразование, формируемое из меланоцитов. Плотность этих клеток выше в коже, сетчатке, слизистых оболочках. Заболевание демонстрирует агрессивное поведение, раннюю гематогенную и лимфогенную диссеминацию, высокий риск летального исхода. Средний возраст дебюта – 57 лет, однако встречаются случаи у подростков при наследственной предрасположенности.
Патогенез
Ультрафиолетовое излучение инициирует каскад точечных мутаций в BRAF, NRAS, KIT. Длительный контакт с полициклическими ароматическими углеводородами, III фототип кожи, множественные невусы (свыше пятидесяти), синдром CDKN2A усиливают риск. Анизоцитоз и гиперхромия ядер приводят к потере клеточной кооперации, меланоциты выделяют матричные металлопротеиназы, рассекая базальную мембрану и формируя микросателлитные очаги. Митотический индекс > 5 на мм² коррелирует с ранней диссеминацией.
Диагностика
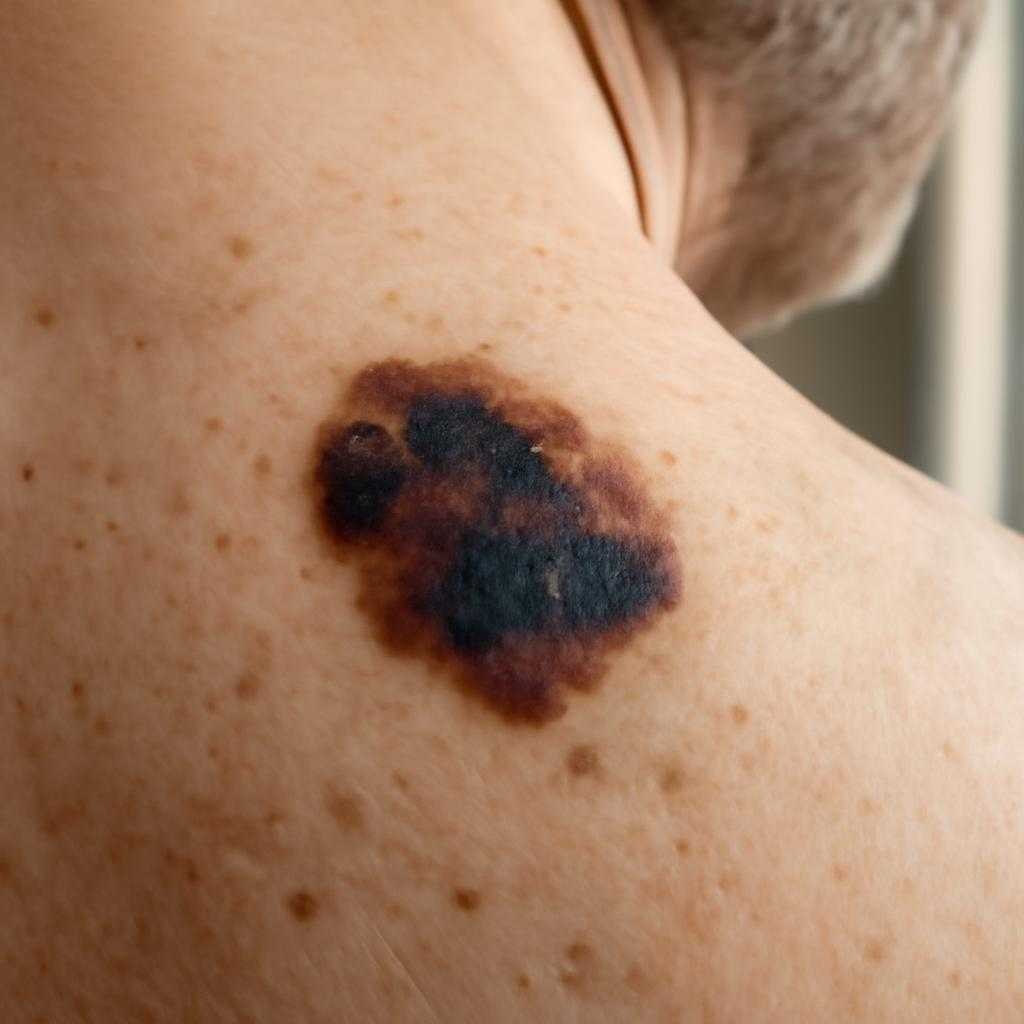
Первичная оценка включает дерматоскопию по критерию «ABCDE». За буквой E скрывается термин «evolution», то есть стремительная трансформация очага. При диагностическом сомнении использую видеодерматоскопию высокого разрешения, фиксирующую субпиксельные изменения. Конфокальная лазерная микроскопия отображает гиперрефлективные клетки в эпидермисе и папиллярном дерме. Гистология уточняет толщина по Бреслау и уровень Кларка, иммуногистохимия с маркерами HMB-45, Melan-A, SOX10 исключает атипичные поражения. Для стадирования применяются ПЭТ-КТ с 18F-фтордезоксиглюкозой, гамма-эхо-структурирование лимфатических узлов, биопсия сторожевого узла с коллоидным технецием.
Лечение
Хирургический этап – иссечение опухоли с краем безопасности 10–20 мм в зависимости от толщины по Бреслоу. При поражении дермального лимфатического сплетения выполняют лимфодиссекцию регионарной зоны. Адъювантная терапия строится на анти-PD-1 антитела (ниволумаб, пембролизумаб) либо комбинации ингибиторов RAF + MEK при мутации V600E. Высокодозный интерлейкин-2, тахифилаксиевая перфузия гипертермическим мелфаланом и радионуклидная терапия 131I-I-еслиндром применяются при олигометастатическом процессе. При диффузном поражении использую тактику адаптивных T-клеток с персонализированными опухоль-инфильтрирующими лимфоцитами. Побочные эффекты – дерматит, гипофизит, саркоидоподобные гранулёмы – подразумевают эндокринологическое и ревматологическое сопровождение. Пятилетняя выживаемость стадии I достигает 97 %, стадии IV – 25 % при использовании мультидисциплинарного алгоритма.
Профилактический блок включает фотопротекцию с SPF 50+, дерматоскопическое картирование невусов раз в двенадцать месяцев и обучение пациента самоконтролю по алгоритму «TDS» (total dermoscopy score). Заблаговременная фиксация изменений диаметра выше 2 мм значительно повышает шанс на радикальное излечение.








