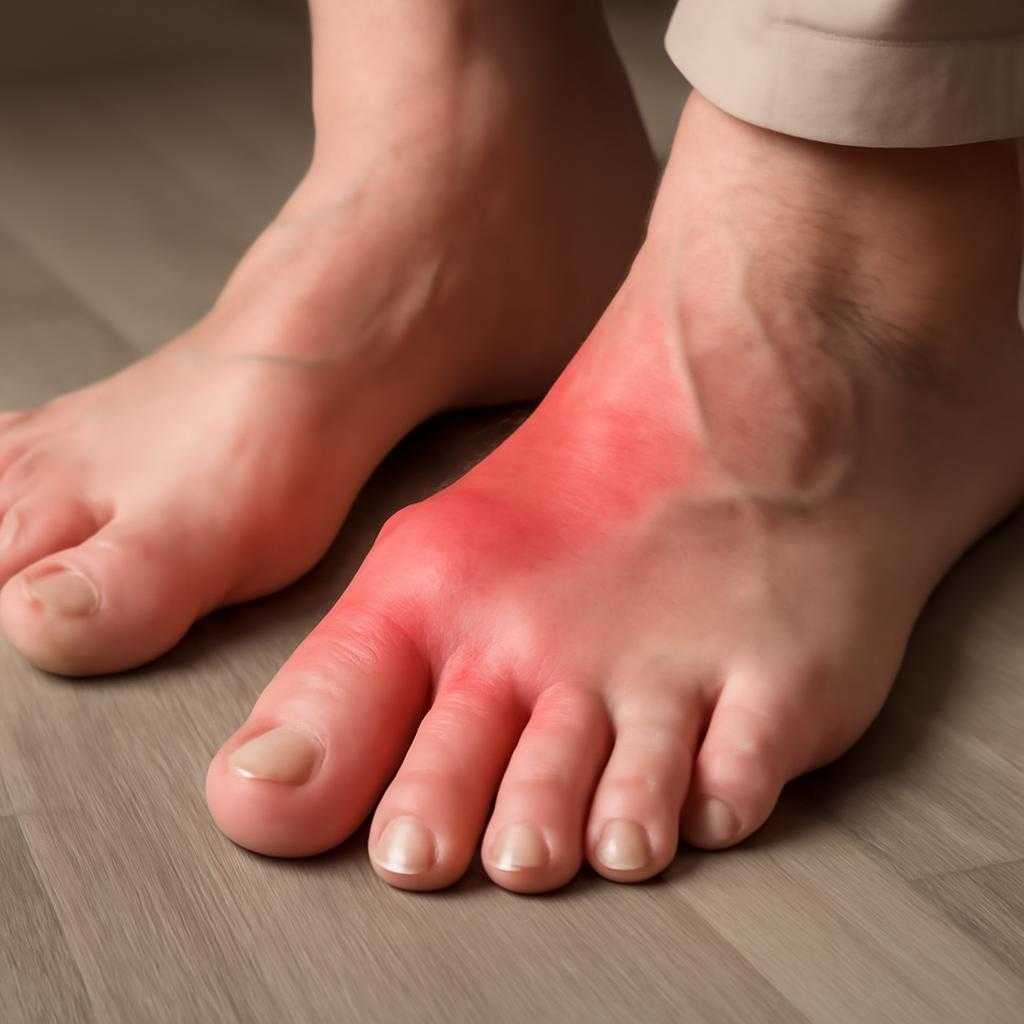
Я пишу как врач, который регулярно ведет пациентов с подагрой. Подагра — нарушение обмена мочевой кислоты с отложением кристаллов уратов в суставах и тканях. Болезнь проявляется приступами резкой боли, отеком, покраснением и ощущением жара в суставе. Чаще страдает сустав у основания большого пальца стопы, но воспаление затрагивает голеностоп, колено, пальцы кистей, локти. Приступ нередко начинается ночью. Боль нарастает за несколько часов, опора на ногу становится мучительной, прикосновение простыни раздражает сустав.
Причина приступа не сводится к «солям» в бытовом смысле. В крови накапливается мочевая кислота, а затем формируются кристаллы моноурата натрия. Иммунная система реагирует на них как на чужеродные частицы, из-за чего развивается острое воспаление. У части пациентов уровень мочевой кислоты растет из-за сниженного выведения почками, у части — из-за сочетания питания, алкоголя, лишнего веса, наследственной предрасположенности и лекарств. Приступы провоцируют обильная мясная пища, пиво и крепкий алкоголь, обезвоживание, травма, операция, резкое голодание.
Когда нужен врач
Если сустав распух, покраснел и болит так, что вы не можете наступить на ногу или согнуть палец, нужен осмотр врача. Первый в жизни приступ нельзя списывать на подагру без подтверждения. Похожую картину дает инфекционный артрит, а он опасен разрушением сустава и общим заражением. Настораживают температура, озноб, выраженная слабость, боль после раны или инъекции возле сустава. Врач уточняет жалобы, осматривает сустав, назначает анализы крови, оценивает функцию почек. При возможности проводят пульсоксиметриюфункцию сустава и исследуют синовиальную жидкость под микроскопом. Обнаружение кристаллов уратов подтверждает диагноз точнее словесного описания.
Во время приступа цель лечения — быстро погасить воспаление. Для этого используют нестероидные противовоспалительные средства, колхицин или глюкокортикоиды. Выбор зависит от возраста, болезней желудка, почек, сердца, уровня давления, сахарного диабета, набора уже принимаемых препаратов. Колхицин работает лучше в первые часы приступа, но дает диарею, тошноту и плохо сочетается с рядом лекарств. Нестероидные средства раздражают слизистую желудка и повышают риск кровотечения. Глюкокортикоиды применяют в таблетках, уколах или вводят в сустав, если воспален один крупный сустав и исключена инфекция. Лед на область сустава на 10–15 минут уменьшает боль. Нагрузку на воспаленную конечность лучше снизить. Начинать или резко менять дозу уратснижающего препарата в разгар приступа без плана врача не нужно.
Межприступный период
Подагра опасна не только болью. Без контроля мочевой кислоты приступы идут чаще, воспаление затрагивает новые суставы, формируются тофусы — плотные узлы из кристаллов под кожей. Со временем страдают почки, растет риск камней, снижается качество жизни. Поэтому лечение не заканчивается после того, как стихнет боль.
Главная долгосрочная задача — удерживать мочевую кислоту на целевом уровне. Для этого врач подбирает уратснижающую терапию. Чаще применяют аллопуринол, реже фебуксостат. Дозу повышают постепенно, с контролем анализа крови. В первые месяцы на фоне снижения мочевой кислоты приступы иногда учащаются. Причина понятнат на: старые отложения начинают смещаться и провоцируют воспаление. По этой причине на стартовом этапе нередко добавляют малые дозы противовоспалительного средства для профилактики приступов. Самовольная отмена после первого улучшения ведет к новому кругу боли и отеков.
Отдельный разговор — лекарства, которые поднимают мочевую кислоту. К ним относятся диуретики из схемы лечения гипертонии, часть препаратов от туберкулеза, низкие дозы аспирина. Отмена или замена обсуждается с лечащим врачом. Менять кардиологическую терапию по совету знакомых опасно. Если у вас есть ожирение, артериальная гипертензия, сахарный диабет, жировая болезнь печени, лечение подагры идет вместе с коррекцией этих состояний. Они связаны общим обменным фондом и усиливают друг друга.
Питание и привычки
Питание при подагре не сводится к длинному списку запретов. Я советую искать устойчивый режим, который снижает уровень мочевой кислоты и не срывается через неделю. Под запретом в период обострения алкоголь, особенно пиво и крепкие напитки. Их лучше резко ограничить и вне приступов. Из продуктов сильнее всего повышают риск субпродукты, большие порции красного мяса, наваристые бульоны, часть морепродуктов. Сладкие напитки с фруктозой ухудшают обмен мочевой кислоты, поэтому газировку и пакетированные соки лучше убрать.
Полезнее строить рацион на овощах, крупах, молочных продуктах, яйцах, умеренном количестве птицы и рыбы. Вода снижает риск обезвоживания и камнеобразования, если нет ограничений по сердцу или почкам. Снижение веса уменьшает частоту приступов, но жесткие диеты и голодание действуют наоборот. Реузкий распад тканей поднимает мочевую кислоту и провоцирует новый эпизод. Физическая нагрузка нужна регулярная и посильная: ходьба, плавание, упражнения безударной перегрузки на сустав во время восстановления.
Если приступы повторяются, заведите простой дневник: дата, какой сустав воспалился, чем лечили, сколько длилась боль, что ели и пили накануне, какие препараты принимали. По записям легче заметить провокаторы и оценить, работает ли схема лечения. При подагре выигрывает не тот, кто терпит боль, а тот, кто поддерживает целевой уровень мочевой кислоты и не бросает терапию после первого спокойного месяца.