Йододерма — кожная реакция, связанная с поступлением йода в организм. Чаще источник — лекарственные средства, реже контрастные препараты и наружные растворы при длительном применении на поврежденной коже. Сыпь относится к лекарственным дерматозам. По виду она неоднородна: у одного пациента появляются угриформные элементы, у другого — плотные узлы, везикулы или бляшки с мокнутием и корками. Тяжесть зависит от дозы, пути введения, состояния почек и индивидуальной чувствительности.
Причины
Главный пусковой фактор — препараты, содержащие йод. Реакция встречается после приема внутрь, инъекций, использования контрастных средств при обследованиях. Риск выше при замедленном выведении йода, прежде всего на фоне болезни почек. Значение имеет и длительность контакта. При наружном нанесении на обширные участки, ожоги, язвы и иные дефекты кожи всасывание усиливается, поэтому вероятность дерматоза возрастает.
Йододерма не сводится к простой местной аллергии. В основе лежит сочетание токсического действия йодидов и воспалительного ответа кожи. По этой причине высыпания способны возникать не только в месте нанесения, но и на лице, туловище, конечностях. Иногда процесс развивается через короткий срок после контакта, иногда — спустя несколько дней.
Проявления
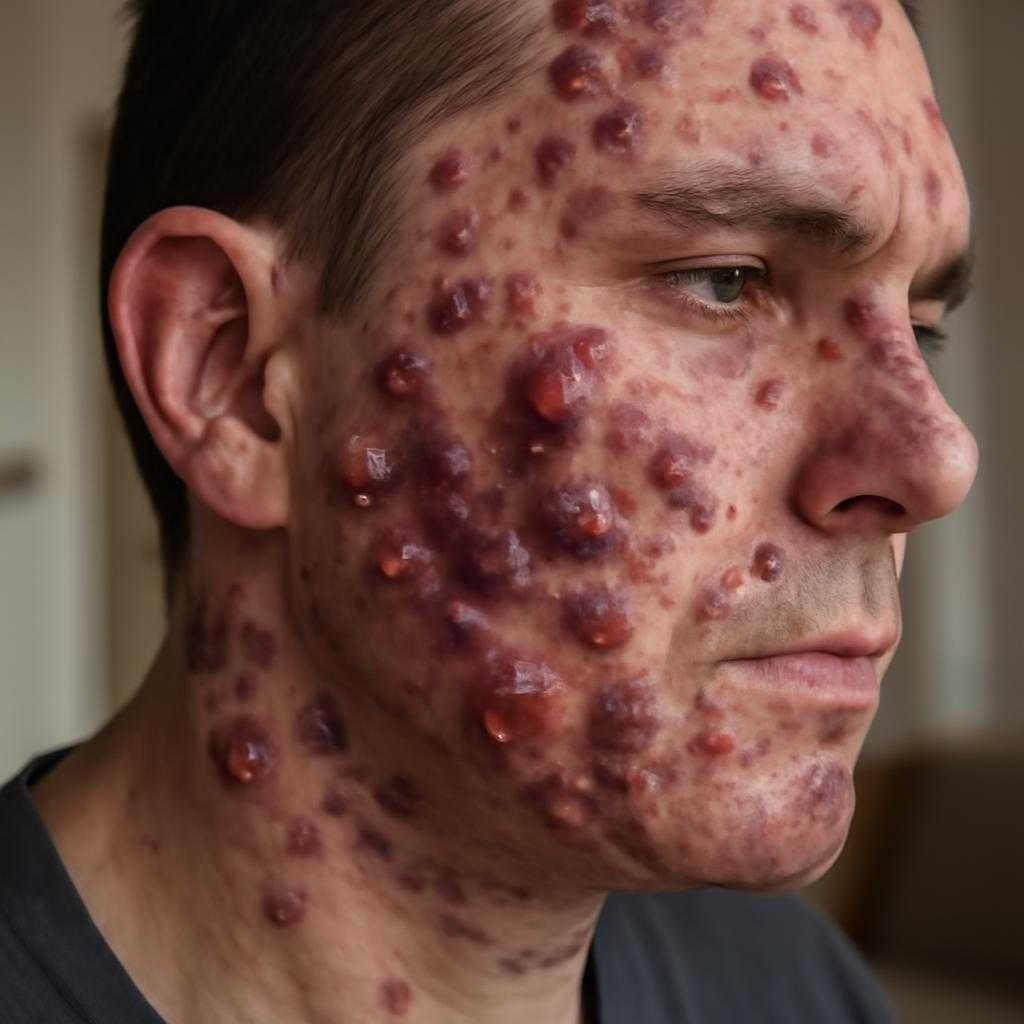
Клиническая картина разная. Более типичный вариант — угриформная сыпь: красные папулы и пустулы, обычно на лице, плечах, груди, спине. Элементы болезненны при надавливании, кожа вокруг воспалена. При более выраженной реакции формируются мягкие опухолевидные очаги, бляшки с гнойным отделяемым, корки, мокнутие. Возможны вегетации — рразрастания ткани над поверхностью кожи. После заживления порой остаются пигментные пятна и рубцы.
Жалобы не ограничиваются внешним видом. Беспокоят жжение, болезненность, зуд, чувство распирания в области крупных элементов. При распространенном процессе ухудшается общее самочувствие. Если присоединяется бактериальная инфекция, усиливаются покраснение, отек, болезненность, появляется неприятный запах отделяемого.
Диагноз ставят по связи между сыпью и приемом йодсодержащего средства, по виду элементов и данным осмотра. Врач уточняет сроки появления высыпаний, сопутствующие болезни, список лекарств, функции почек. Иногда йододерму путают с акне, пиодермией, розацеа, аллергическим контактным дерматитом. При сомнениях помогает дерматологический осмотр в динамике, лабораторная оценка воспаления, при сложной картине — гистология, то есть исследование участка кожи под микроскопом.
Лечение
Первый шаг — прекращение поступления йода. Без этого местная терапия дает слабый результат или временное улучшение. Дальнейшая схема зависит от тяжести процесса. При ограниченной угриформной форме используют наружные противовоспалительные средства, щадящий уход, обработку вторичной инфекции при ее наличии. При выраженном воспалении врач подбирает системную терапию: антигистаминные препараты, противовоспалительные средства, иногда короткий курс глюкокортикостероидов. Если нарушена функция почек, лечение согласуют с профильным специалистом.
Уход за кожей нужен бережный. Нельзя травмировать элементы, выдавливать пустулы, обрабатывать очаги раздражающими растворами без назначения. При мокнутии подбирают подсушивающие средства, при корках — мягкое очищение и защита кожного барьера. Если есть признаки инфекции, схему меняют после осмотра.
Профилактика и прогноз
После подтвержденной йододермы пациенту полезно хранить сведения о реакции и сообщать о ней врачам перед обследованиями и назначением лекарств. Отдельного внимания заслуживают рентгеноконтрастные процедуры и антисептики с йодом. При болезнях почек выбор средств и дозировку пересматривают особенно внимательно.
Прогноз обычно благоприятный, если быстро убрать причинный препарат. Свежие элементы стихают постепенно, крупные очаги заживают дольше. Следы на коже зависят от глубины воспаления и присоединения инфекции. При повторном контакте реакция способна вернуться и протекать тяжелее, поэтому точная фиксация диагноза в медицинских документах имеет практический смысл.







